Administrateur  
Inscrit:
14/12/2011 15:49
De Montpellier
Niveau : 63; EXP : 96
HP : 629 / 1574
MP : 3170 / 61663
|
Le 14 juin 1864 à Marktbreit naît Alois Alzheimer
Le prénom Alois, diminutif d'Aloysius, est parfois francisé en Aloïs. mort le 19 décembre 1915 à 51 ans à Breslau, royaume de Prusse, aujourd'hui Wrocław, médecin psychiatre, neurologue et neuropathologiste allemand des Institutions d'Irrenschloss, de Frankfurt am Main, formé à l'Université Eberhard Karl de Tübingen, l'Université de Würzburg connu pour sa description de la maladie qui porte son nom.
La maladie d'Alzheimer se traduit par une dégénérescence nerveuse d'évolution inéluctable, causée par une diminution du nombre de neurones avec atrophie cérébrale et présence de plaques séniles. La maladie d'Alzheimer est la plus courante des démences. Sa fréquence globale, après 65 ans, varie entre 1 et 5,8 %. Elle augmente avec l'âge, atteignant % après 85 ans. Les études épidémiologiques, étude PAQUID notamment ont montré que la consommation modérée de boissons alcoolisées diminuait la fréquence de la maladie d'Alzheimer. Cette maladie est en voie de devenir un fléau sanitaire et socio-économique dans les pays industrialisés, où l'espérance de vie ne cesse d'augmenter. En France, il y aurait en effet actuellement 860 000 personnes atteintes et 220 000 nouveaux cas par an. Les projections pour l’avenir sont alarmantes : 1 200 000 cas en 2020 et 2 100 000 en 2040.
En bref
En 1906, le neuropathologiste allemand Alois Alzheimer décrivit des altérations anatomiques observées sur le cerveau d'une patiente de 51 ans atteinte de démence, d'hallucinations et de troubles de l'orientation. Depuis, on définit la maladie d'Alzheimer comme une démence présénile, pouvant apparaître avant 65 ans. La communauté scientifique réunit aujourd'hui sous l'appellation démence de type Alzheimer la maladie d'Alzheimer stricto sensu et les démences séniles, sénilité.
C'est le psychiatre allemand Emil Kraepelin, en 1912, dans son Traité de psychiatrie, qui a donné le nom de maladie d'Alzheimer à cette démence dégénérative affectant le sujet jeune. Cet état pathologique a été décrit en effet pour la première fois en 1907 par son confrère et compatriote Aloïs Alzheimer chez une femme de cinquante et un ans, atteinte d'une détérioration intellectuelle progressive s'accompagnant à l'autopsie de lésions à type de plaques séniles et de dégénérescences neurofibrillaires dans le cortex cérébral.
La perte des capacités intellectuelles est ici d'une intensité suffisante pour retentir sur la vie professionnelle et l'autonomie sociale, et elle s'accompagne d'anomalies des fonctions cognitives. Il s'agit non seulement de troubles de la mémoire, souvent le premier motif de consultation mais aussi d'une désorientation temporospatiale, de troubles de la pensée abstraite, du jugement et du langage, aphasie, de l'impossibilité de réaliser certaines activités motrices complexes, apraxie, ou d'identifier des objets ou des visages agnosie sans qu'il y ait déficit sensoriel. Le caractère change : l'irritabilité, l'agitation voire l'agressivité peuvent se développer chez les patients qui sont conscients de la perte progressive de leurs capacités. D'autres sont au contraire apathiques. La dépression est fréquente, aggravant le déficit intellectuel. C'est une maladie dévastatrice car l'évolution aboutit à la perte totale d'autonomie chez le patient qui devient grabataire et ne reconnaît plus les siens.
Sa vie
Originaire d'une petite ville de Bavière, Marktbreit, il fait ses études de médecine à Tübingen, Berlin, Wurtzbourg3 et Francfort-sur-le-Main. Il passe sa thèse dans cette dernière ville en 1887 et y est nommé médecin dans l'hôpital psychiatrique. Il se marie en 1895 et a trois enfants, mais sa femme meurt en 1901. Après avoir été son assistant à Heidelberg, il suit Emil Kraepelin à Munich en 1903 et intègre son équipe de chercheurs au sein de la Clinique psychiatrique. Il devient membre de la société d'hygiène raciale, fondée en 1905 par, entre autres, Ernst Rüdin et Alfred Ploetz, promoteurs de l'hygiène raciale allemande.
Il fonde l'école de neuropathologie de Munich et est nommé professeur de psychiatrie à Breslau en 1912. Il décède à l'âge de 51 ans des suites des complications rénales et cardiaques d'un rhumatisme articulaire aigu. Il est enterré au cimetière principal de Francfort.
Le cas Auguste Deter
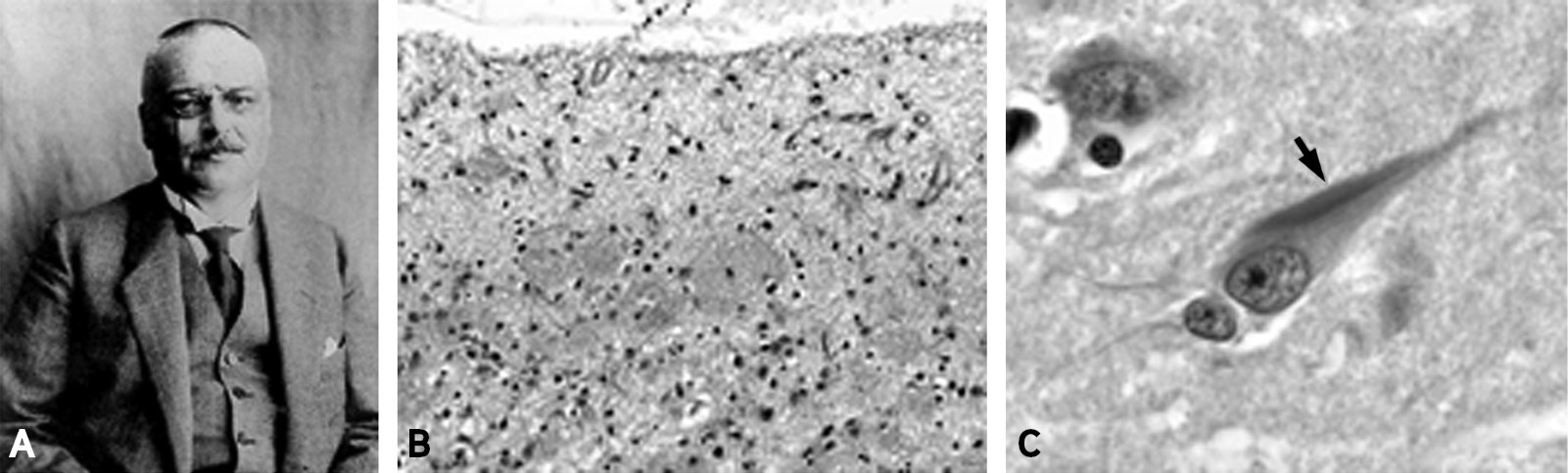
Cette patiente, de 51 ans, est admise à l'hôpital de Francfort le 25 novembre 1901, atteinte d'une démence. Elle est suivie par le Dr Alzheimer jusqu'à sa mort le 8 avril 1906. Il en examine alors le cerveau, y découvrant les anomalies des fibrilles qui deviendront caractéristiques de la maladie.
Il décrit pour la première fois les symptômes de la dégénérescence corticale et l'analyse histologique du cerveau en 1906, lors de la 37e conférence des psychiatres allemands. Par la suite, plusieurs autres médecins (Fisher en 1907, Bonfiglio en 1908, Perusini en 1909 qui réétudie le cerveau d'Auguste Deter vont confirmer sa découverte. Alzheimer publie un deuxième cas identique en 1911.
C'est le psychiatre renommé Emil Kraepelin, qui est à l'époque responsable de la chaire de psychiatrie de Munich, qui propose par la suite de désigner ce type de démence par le nom de son collègue.
Diagnostic
Il n'existe pas de signes objectifs de la maladie. Les critères de diagnostic reposent sur l'installation progressive de troubles intellectuels du syndrome aphaso-apraxo-agnosique, troubles qui n'ont pas d'autre origine ni organique ni psychique.
Ces troubles peuvent être évalués par un test psychométrique le MMSE, Mini Mental State Evaluation établi sur une échelle de 30 points. Un score inférieur à 24 fait soupçonner la démence. Les résultats des tests sont interprétés en fonction du niveau socio−économique des patients et de leur degré de confusion. À ce test sont associés des tests explorant la praxie, tests de l'horloge et la mémoire, test de rappel. L'examen neuropsychologique psychométrique peut aider au diagnostic à un stade précoce détectant des anomalies qui échappent à l'examen clinique ou au test.
Des examens complémentaires, en cours d'évaluation, vont étayer ce diagnostic.
Le scanner permet d'éliminer les autres causes de démence, vasculaire ou tumorale mais il n'y a pas de changement spécifique de la maladie. L'atrophie cortico-sous-corticale est un élément d'orientation : la modification de taille de l'hippocampe cérébral serait un indice de diagnostic précoce. La tomographie avec émission de positons, P.E.T. est une technique d'imagerie fonctionnelle quantitative qui permet d'analyser le métabolisme cérébral et d'étudier en particulier le métabolisme de l'hippocampe.
Pour autant, il n'existe encore aucun marqueur biologique spécifique de la maladie. Le diagnostic de certitude ne peut être fait que par l'examen anatomopathologique du cerveau après le décès de la personne atteinte. Il est pratiqué lorsqu'elle présentait des signes de démence d'apparition progressive et après élimination des autres causes possibles, démence dégénérative d'autres origines, démence secondaire, dépression.
Altérations anatomopathologiques
La maladie se caractérise par une atrophie cérébrale diffuse prédominant dans les régions pariéto-occipitales du cerveau et respectant les zones de projection. Cette atrophie s'accompagne de lésions histopathologiques caractéristiques : extracellulaires, les plaques séniles, et intracellulaires, la dégénérescence neurofibrillaire.
Les plaques séniles sont des dépôts extracellulaires de substance amyloïde, constitués de filaments de protéine amyloïde Aβ, longue de 39 à 43 acides aminés, qui provient du clivage d'une protéine appelée Amyloïd Precursor Protein APP. Cette protéine APP en participant à l'interaction entre les cellules joue un rôle essentiel, concernant la croissance cellulaire et la plasticité neuronale. L'accumulation de peptides Aβ dans le milieu extracellulaire entraînerait des altérations des membranes cellulaires avec entrée massive de calcium dans la cellule et réaction inflammatoire par activation microgliale. Ces lésions entraîneraient la mort neuronale.
La dégénérescence neurofibrillaire est constituée de paires de filaments hélicoïdaux intraneuronaux de protéine Tau hyperphosphorylée. Cette protéine est associée aux microtubules du cytosquelette, son hyperphosphorylation réduit son rôle stabilisant des microtubules dans les axones et le transport axonal, conduisant à la mort neuronale.
Causes de la maladie d'Alzheimer
Synapse
L'hypothèse neurochimique repose sur une diminution des taux d'une enzyme, la choline-acétyl-transférase, dans différentes zones du cerveau, cortex et hippocampe. Ce déficit entraînerait une diminution de l'acétylcholine, un neurotransmetteur, substance chimique assurant la transmission de l'influx nerveux, mais il n'explique pas la dégénérescence nerveuse.
L'hypothèse génétique repose sur des études épidémiologiques révélant l'existence d'antécédents familiaux de la maladie chez 15 % des sujets atteints, maladie héréditaire ?. Dans ces familles, on constate également une augmentation de la probabilité de naissance d'un enfant trisomique 21, sans que l'on ait déterminé les raisons de cette association.
L'hypothèse virale est soulevée par analogie avec la maladie de Creutzfeldt-Jakob, une maladie cérébrale rare atteignant les personnes âgées. Toutefois, s'il existe un agent infectieux responsable de la maladie d'Alzheimer, il aurait besoin d'un certain contexte génétique, immunitaire ou toxique pour s'exprimer.
L'hypothèse immunologique repose sur la diminution globale du nombre de lymphocytes circulants et la présence accrue d'autoanticorps. Toutefois, ces perturbations sont fréquentes avec l'âge en dehors de toute démence.
L'hypothèse vasculaire et métabolique est étayée par une réduction du débit sanguin cérébral, de l'oxygénation du sang et de sa capacité à capter le glucose. Cependant, ces déficits peuvent être la conséquence et non la cause de la détérioration cérébrale.
L'hypothèse toxique repose sur l'augmentation des taux d'aluminium dans le cerveau. Mais des concentrations 5 fois supérieures chez les dialysés ne produisent pas de dégénérescence nerveuse.
L'hypothèse des radicaux libres repose sur le fait que le vieillissement est dû, en partie, aux effets destructeurs de ceux-ci. Elle fait actuellement l'objet de nombreuses recherches.
Symptômes et signes de la maladie d'Alzheimer
Le début de la maladie est généralement discret, marqué par des symptômes banals. Leur expression varie beaucoup d'une personne à une autre. Leur importance s'aggrave généralement avec le temps.
Les troubles de la mémoire constituent le premier symptôme de la maladie. Ils peuvent être isolés et durer plusieurs mois ou plusieurs années. Les malades n'arrivent plus à retrouver le nom d'une personne ou d'un lieu pourtant bien connus. On peut aussi constater des troubles de l'orientation dans le temps et dans l'espace. C'est plus tardivement que les troubles de mémoire touchent les faits anciens, incapacité du malade à évoquer les faits marquants de sa vie, les connaissances acquises lors de la scolarité ou de la vie professionnelle et le bagage culturel.
Les troubles du comportement sont, eux aussi, relativement précoces mais peuvent n'être remarqués que tardivement. Une indifférence, une réduction de l'activité ou une incapacité à reconnaître sa propre maladie anosognosie sont souvent constatées ; elles représentent une réaction du malade à ses troubles de mémoire, mais témoignent parfois aussi d'un syndrome dépressif. Des troubles du caractère, irritabilité, idées de persécution peuvent également apparaître.
Troubles du comportement.
Les troubles du langage aphasie passent parfois inaperçus au début : le malade cherche ses mots, utilisant fréquemment périphrases et mots passe-partout. Plus tardivement, l'aphasie ne fait plus de doute : discours peu informatif ou incohérent, inversion ou substitution de syllabes ou de mots. Des troubles sévères de la compréhension du langage s'installent.
Les troubles du comportement moteur se manifestent par une difficulté à effectuer des gestes pourtant très quotidiens, s'habiller, tenir une fourchette alors qu'il n'y a pas de paralysie.
Motricité.
Des troubles de la reconnaissance des visages ne permettent plus au patient de reconnaître ses proches, voire de se reconnaître lui-même dans une glace.
Parfois, la maladie débute par un état confusionnel spontané ou déclenché par une prise de médicaments, anticholinergiques en particulier, une maladie ou un choc affectif (disparition d'un proche, déménagement, départ à la retraite, etc..
Les troubles psycho-comportementaux, troubles de l’humeur, hallucinations, fausses reconnaissances, perturbation du cycle veille-sommeil, rendent le patient difficile à maintenir en dehors d’une structure institutionnelle adaptée.
Diagnostic de la maladie d'Alzheimer
Neurone
C'est souvent à un stade avancé de la maladie d'Alzheimer que les patients consultent pour la première fois leur médecin et que leur entourage commence réellement à s'inquiéter. À l'examen, le médecin détecte d'importants troubles de la mémoire avec, notamment, l'oubli quasi immédiat d'une consigne ou de l'idée que le patient voulait exprimer s'il interrompt sa phrase. Des tests psychologiques font apparaître une diminution des capacités intellectuelles.
Pour optimiser la prise en charge, il est important de faire le diagnostic le plus précocement possible, c’est-à-dire au stade de déclin cognitif lié à l’âge ou mild cognitive impairment, MCI des Anglo-Saxons. Il s’agit alors, à l’aide d’examens complémentaires, tests psychométriques, techniques d’imagerie, biologie d’identifier les patients susceptibles d’évoluer vers une maladie d'Alzheimer.
Régions du cerveau
En l'absence de marqueur biologique ou radiologique de la maladie d'Alzheimer, des marqueurs du liquide cérébrospinal et peut-être sériques pourront dans un avenir proche faire poser un diagnostic précoce, le diagnostic repose sur un faisceau d'arguments. Il faut avant tout s'assurer que le patient n'est pas atteint d'une affection donnant des symptômes proches de ceux de la maladie d'Alzheimer : hypothyroïdie, syphilis, anémie de Biermer, déficit en vitamine B12 ou en folates, tumeur cérébrale, hématome sous-dural ou lésions vasculaires cérébrales, hydrocéphalie à pression normale. Le scanner et l'imagerie par résonance magnétique, I.R.M. montrent une atrophie cérébrale. Si celle-ci n'est pas spécifique de la maladie d'Alzheimer, elle s'observe chez nombre de sujets normaux, son aggravation entre deux scanners successifs et sa prédominance dans la zone pariéto-occipitale ont une certaine valeur diagnostique. Il en est de même pour l’atrophie précoce de l’hippocampe.
Hippocampe et amygdale : les circuits de mémorisation
Les caméras à émission monophotonique SPECT ou à positons PET peuvent aider à établir le diagnostic ou à suivre l’effet de certains médicaments. Mais seule l'étude au microscope d'un fragment de cortex cérébral prélevé chirurgicalement peut apporter une certitude. De telles biopsies ne sont pratiquées que très exceptionnellement. L'I.R.M. fonctionnelle aide à mieux localiser les zones cérébrales atteintes, et à en suivre l'évolution, notamment en réponse aux traitements. Le diagnostic précoce conduit à traiter rapidement le malade afin de ralentir l’évolution déficitaire de la maladie.
Évolution de la maladie d'Alzheimer
L'évolution de la maladie d'Alzheimer est très progressive. Dans la phase la plus avancée, le malade a perdu toute autonomie et doit être assisté dans tous les actes de la vie quotidienne tels que marcher, se lever, manger ou faire sa toilette. Une incontinence totale est souvent inévitable.
Traitement de la maladie d'Alzheimer
Transmission de l'influx nerveux
Il faut toujours envisager des soins palliatifs diminuant l'intensité des symptômes. Certains antidépresseurs peuvent être prescrits pour améliorer l'humeur du malade et diminuer son anxiété, mais il faut surtout éviter d'utiliser les antidépresseurs tricycliques en raison de leurs propriétés anticholinergiques. D'une manière générale, il faut proscrire tout médicament anticholinergique. En fait, l'essentiel du traitement repose sur la prise en charge du malade par ses proches dans un premier temps, si c'est possible, ou par une aide à domicile. L’accueil de jour temporaire, A.D.J. permet à l’entourage de trouver un répit. Dans tous les cas, l'autonomie du patient et son maintien à domicile doivent être préservés le plus longtemps possible. L’entourage doit bénéficier d’une information et d’un soutien. Le rôle des associations est important. L'hospitalisation ne doit être envisagée qu'à la phase ultime de la maladie et doit être préparée avec l’entourage.
Différents médicaments qui pallient la carence en acétylcholine peuvent permettre une amélioration des symptômes et ralentir l'évolution de la maladie. La tacrine a d'abord été utilisée, mais ses effets secondaires sur le foie lui font préférer le donépézil ou la rivastigmine, mieux tolérés. La galantamine et la mémantine viennent compléter les moyens thérapeutiques actuels.
Les recherches génétiques sur la maladie d'Alzheimer
Même si la maladie d'Alzheimer relève de causes variées, certaines formes familiales à début précoce, avant 65 ans semblent avoir pour origine un facteur héréditaire transmis sur le mode autosomique, chromosomes non sexuels dominant : il suffit que le gène soit transmis par l'un des deux parents pour que la maladie se développe chez l'enfant. Des études génétiques ont en effet établi que les gènes qui codent la protéine bêta-amyloïde, dont la présence – sous forme de dépôts anormalement abondants dans les plaques dégénératives cérébrales – est caractéristique de la maladie, se situent sur les chromosomes 19 et 21. En outre, les travaux réalisés par une équipe de chercheurs français et portant sur l'élaboration de la carte du génome humain, ensemble des gènes portés par les chromosomes de l'espèce ont permis de localiser, en 1992, un 3e gène sur le chromosome 14. Le gène codant l'apolipoprotéine, ApoE, molécule impliquée dans la formation de dépôts amyloïdes dans le cerveau, serait associé à une augmentation du risque de maladie d'Alzheimer.
Traitement
Il n'existe actuellement aucun moyen de guérir la maladie d'Alzheimer ou même d'en arrêter l'évolution. Certains traitements sont susceptibles d'atténuer les pertes de mémoire, les troubles du langage et du raisonnement. Le traitement reste à l'heure actuelle essentiellement symptomatique et vise à améliorer la qualité de vie des patients. La lutte contre les facteurs de risques vasculaires, hypertension artérielle, diabète, hypercholestérolémie est importante. La rééducation cognitive de la mémoire et le traitement symptomatique des troubles comportementaux, dépression, agitation sont cruciaux pour aider les patients.
Des approches pharmacologiques visant à prévenir la formation et l'agrégation des dépôts protéiques de peptides Aβ ou à induire une neuroprotection, antioxydants, antiapoptotiques, anti-inflammatoires sont actuellement en cours d'évaluation. Les traitements visant à augmenter la quantité d'acétylcholine, neurotransmetteur jouant un rôle important dans le fonctionnement de la mémoire peuvent améliorer les fonctions intellectuelles des patients au début de l'évolution de la maladie. Plusieurs inhibiteurs de l'acétylcholine estérase ont été testés et ont montré une certaine efficacité, au moins dans les stades précoces de la maladie. Les récepteurs neuronaux au N-méthylD-aspartate, NMDA jouent un rôle clé dans les processus de mémorisation ; leur hyperstimulation au cours de la maladie d'Alzheimer serait un phénomène important. Un inhibiteur de NMDA, mémantine est également en cours d'évaluation. La mise au point d'un vaccin est à l'étude depuis de nombreuses années ; en effet des chercheurs ont montré que l'immunisation contre le peptide Aβ de souris transgéniques qui le surexpriment peut permettre de prévenir l'apparition des dépôts chez les animaux jeunes et de limiter leur extension. Des essais thérapeutiques sur des patients atteints de maladie d'Alzheimer ont été réalisés dès 1999. Si ces essais ont dû être stoppés en raison d'effets secondaires importants, l'immunothérapie reste une approche thérapeutique prometteuse dans cette maladie.
Conséquences sociales : vivre avec la maladie d'Alzheimer
Pour un pays comme la France, la prévalence de la maladie après 80 ans, près de 30 p. 100 et l'augmentation très significative de la durée de vie amènent à poser des questions auxquelles la société n'était pas préparée il y a encore vingt-cinq ans. Les perspectives démographiques montrent que le nombre de personnes âgées de plus de 60 ans, 20,6 p. 100 en 2000 sera de 35,1 p. 100 en 2050.
Les chiffres actuels sont complètement revus à la hausse par rapport aux prédictions faites il y a quelques années ; la maladie étant très fréquente, elle devient connue et on a moins peur de la déclarer, d'autant que des médicaments deviennent disponibles, qu'elle peut être détectée plus précocement et mieux soignée. Retarder d'un an l'apparition des signes permettrait de diminuer la prévalence de 25 p. 100. En France, le nombre de cas en 2006 était estimé entre 750 000 et 1 million, soit une incidence de 165 000 nouveaux cas par an
Il faut rappeler qu'il existe actuellement en France environ 700 000 places dans les maisons de retraite et très peu de places d'accueil dans des structures de jour, alors que 30 000 seraient nécessaires. Il y a 65 à 90 p. 100 des patients déments qui vivent à domicile, à la charge complète des familles dans 50 p. 100 des cas, et seulement 25 p. 100 des patients sont suivis à la consultation de la mémoire.
La maladie d'Alzheimer est devenue un problème majeur de société. Pour quelque 800 000 patients actuellement atteints de la maladie d'Alzheimer en France, c'est plus de 2 millions de personnes qui sont concernées si l'on prend en compte la cellule familiale. Dans près de 70 p. 100 des cas, c'est en effet la famille qui prend en charge elle-même la personne malade et lui permet ainsi de rester vivre à domicile. Cela pose des problèmes considérables en termes de prise en charge et un énorme défi de santé publique. L'évolution de la maladie se traduisant par des pertes inexorables et majeures dans tous les domaines, mémoire, apprentissage, locomotion, propreté, praxie, langage, l'entourage du malade et le personnel soignant sont sollicités souvent au-delà de leur capacité de compréhension, de patience et de moyens, et ce sont ces limites dans les possibilités actuelles d'accompagnement sur lesquelles la société doit réfléchir, afin d'améliorer les moyens de prise en charge des patients atteints de la maladie d'Alzheimer et de leur famille.
L'objectif est évidemment une prise en charge quotidienne la plus chaleureuse possible, permettant au patient de continuer à vivre dans son environnement tout en compensant ses différentes incapacités, en traitant les symptômes pénibles pour lui-même et pour son entourage, dépression, agitation, agressivité, insomnie, dépendance et en maintenant au mieux sa socialisation, stimulation cognitive. C'est cette prise en charge dans le contexte familial qui permet de retarder au maximum le placement des patients dans des institutions adaptées lorsque leur état le rend indispensable, véritable catastrophe affective et morale mais souvent aussi financière pour les familles. Dans ce contexte, il est indispensable que les pouvoirs publics aient une volonté affichée d'améliorer l'aide aux patients atteints de cette maladie et à leurs familles. Le rôle joué par les associations de malades, en particulier l'association France Alzheimer, est évidemment très important. Nathalie Cartier
Posté le : 12/06/2015 19:35
|


















 Transférer
Transférer

